断熱・気密住宅の普及は、エネルギー政策において重要な分野です。エネルギーの約4割が建物内で使われるというだけでなく、日本の住宅の断熱・気密性能が非常に低いためです。そのため、家庭分野の省エネでは、こまめな消灯や厚着・薄着などを呼びかける「こまめ・がまんの省エネ」が一般的です。一方、これには健康リスクを増加させるという欠点があります。こまめ・がまんの省エネは、環境リスクを低下させるかもしれませんが、健康リスクを高めては元も子もありません。
そこで、持続可能なエネルギー政策・事業に取り組む際に、知っておきたい医療・介護をめぐる状況について、整理しました。こうしたことを理解しておけば、持続可能なエネルギー政策・事業に取り組む意義がより明確になります。とりわけ、エネルギーを通じて社会課題の解決を目指す、コベネフィットの取り組みを構築する上で有用です。
人口減少でも医療費・介護費は増加し続ける
人口減少といっても、すべての年代が均等に減少するわけではありません。図表1のとおり、日本の人口ピークは2008年でしたが、65歳以上の人口ピークは2040年と推計されています。2016年の65歳以上の人口は3,459万人で、2040年には3,920万人まで増加すると見込まれています。また、医療・介護需要の増す75歳以上の人口は、2016年の1,691万人が、ピークの2055年には2,446万人まで増加する見込みです。なお、これらの推計は現状のまま推移した場合で、様々な対策の効果は見込んでいません。
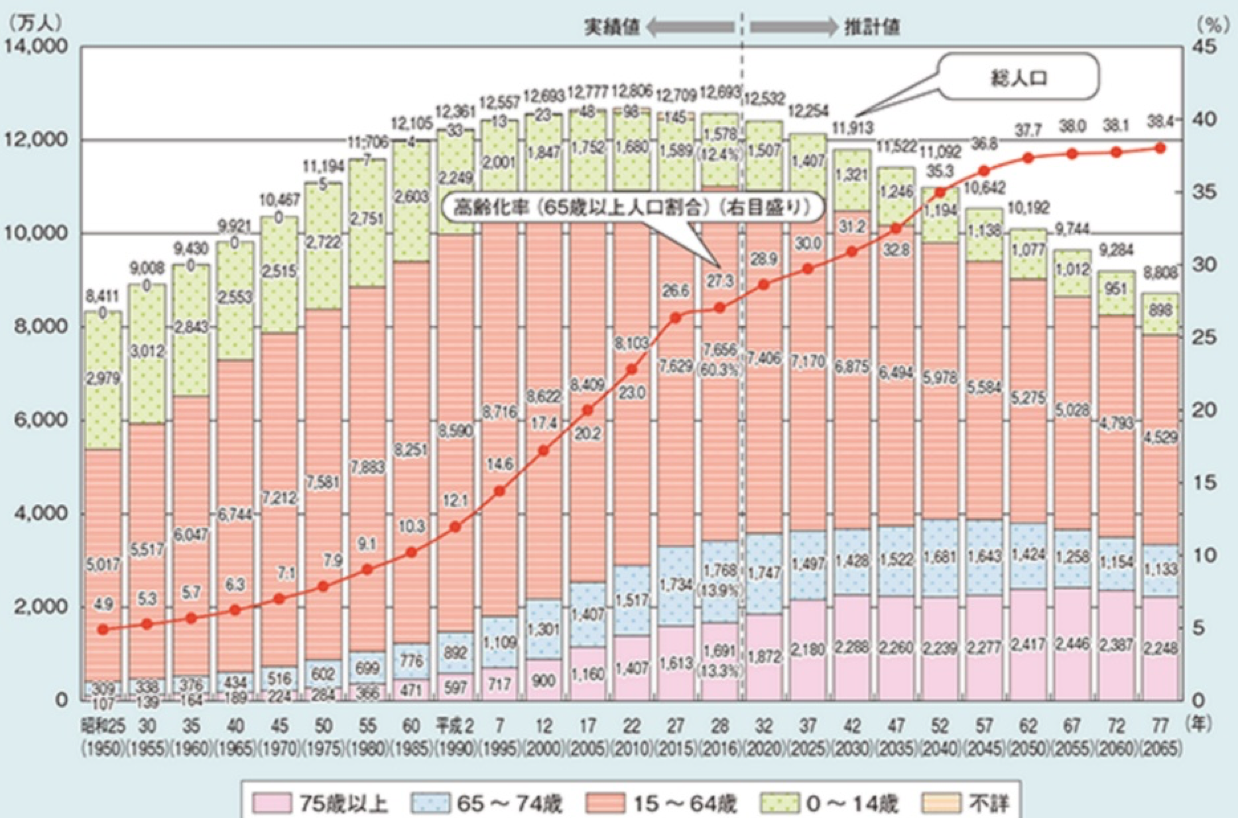
これは、医療費・介護費が当面の間、国全体で増加し続けることを意味しています。これは、年齢が高くなるほど、医療・介護を受けるリスクが増加するためで、その人口増加に比例して、医療費・介護費は増加します。実際、年金を含む社会保障給付費は、人口ピークの2008年以降も増加を続け、過去最高額を毎年、更新しています。現状のままでは、これが少なくとも2040年頃まで続くわけです。
ただし、高齢化率の伸びほど、それが上昇するわけではありません。高齢化率は、あくまで人口全体に占める高齢者の割合であって、医療費・介護費とは無関係です。医療費・介護費は「高齢者の年齢別人口」と「年齢別の一人当たり費用」の掛け算で決まります。「高齢化白書」では「現役世代1.3人で1人の高齢者を支える社会の到来」と示されていますが、こうした表現に惑わされて思考停止すると、具体的な政策を考えられなくなります。政策立案では、高齢化率でなく、具体の人数を見ることが極めて重要です。
医療費・介護費を抑制するならば、一人当たり費用を抑制するしかありません。高齢者人口を人為的に減らせないためです。もちろん、少子化対策や移民政策によって現役世代をいくら増やしても、高齢者の医療費・介護費は減りません。
費用抑制といっても、医療・介護の利用ハードルを上げることは、無意味です。医療・介護サービスを必要とする人が、その利用を控えれば、確かに費用を抑制できますが、医療・介護サービスが必要な状態はそのままだからです。その結果は、余命・健康寿命の低下、介護離職の増加、生活環境の悪化などと、異なる社会課題になって現れるだけです。受診等を控えて、重篤化してから病院に担ぎ込まれれば、かえって医療費等を増やすことにもなりかねません。それらの社会課題を無視して、あくまで費用抑制の観点から医療・介護の利用ハードルを上げるとすれば、課題を解決し、社会を進歩させるという政策の前提を覆すことになりますので、政府・与党は「社会課題を放置し、社会を退歩させる」ということについて、国民に信を問う必要があるでしょう。
それでは、人口減少社会における医療費・介護費をどのように考えればいいのでしょうか。すぐにでも解決策を探りたいところですが、それを考察する前に、大都市と地方の違いについて見ることにします。
地方から都市に流入する高齢者
全国的に見れば、高齢者数は増加し続けますが、一部の地方は既に減少・横ばい状態になっています。例えば、長野県天龍村(約1,600人)は、1980年以降総人口が減少し続け、65歳以上の人口も2005年をピークに減少へ転じています。同様に、既に高齢者数すら減少に転じている市町村は、地方圏に多数あります。また、都市と農山村を抱合する広域レベルで見ても、一部の県は高齢者数が横ばい傾向になっています。図表2は、長野県の長期人口推移です。「将来展望」は対策の効果を加味した想定、「社人研準拠」は現状のまま推移した想定です。いずれの数字でも、65歳以上の人口が2020年頃から横ばいになっています。中高年の移住者に人気の長野県ですら、こうした想定ということは、多くの地方においても同様と考えられます。
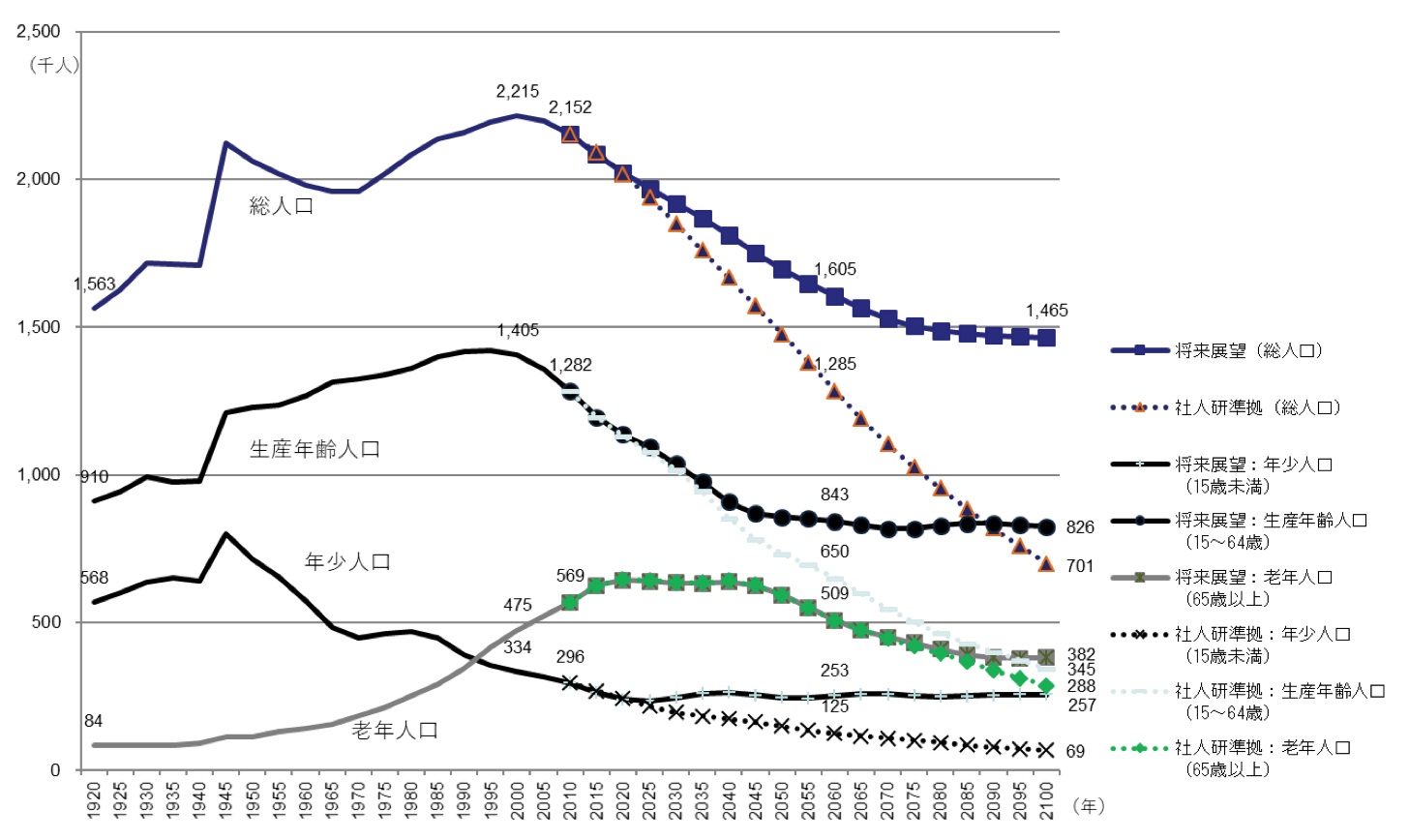
高齢者の総数が増加する一方、地方で減少・横ばいということは、多くの高齢者が大都市に流入していることを意味します。東京都の「人口ビジョン」は、2010年に265万人だった65歳以上の人口が、ピークの2050年までには440万人に増加すると見込んでいます。しかも、2010年の122万人だった75歳以上の人口はその後も増加を続け、ピークの2055年に261万人に達すると想定しています。
地方の高齢者が地方から都市に流入しているのは、それを促す2つの社会構造があるためです。第一に、都市に居住する子ども世帯が地方の親世帯を呼び寄せる構造です。子ども世帯は、仕事や生活の必要から都市に住まざるを得ず、親の生活支援と両立させるために、親の居住地を移すわけです。第二に、地方の不便さから高齢者自ら都市に移る構造です。多くの地方では、自動車を保有・運転できなければ、買い物などの日々の生活すら困難に陥るため、自動車による移動が難しくなった高齢者は、生活の不便さを甘受するか、都市に移るかの判断を迫られます。これらの社会構造が変わらなければ、地方から都市への高齢者の移動は、今後も続くと考えられます。
さて、自治体レベルで見た高齢者数の減少・横ばいが、医療費・介護費の減少・横ばいを、そのまま意味するわけではありません。なぜならば、年齢によって医療・介護リスクは異なり、高齢者の総数が減少しても、リスクの高い年齢の人口が増えれば、医療費・介護費が増えることになるからです。
そのため、自治体で医療政策・介護政策を企画する際には、年齢別の人口を細かく推計し、分析する必要があります。年齢別の一人当たり医療費・介護費を掛け算し、現状推移の長期想定を示すわけです。それが、政策や財政、施設整備の基礎になります。
残念ながら、全国の自治体で策定された「人口ビジョン」では、そこまでの分析がされていません。一方、その分析がなければ、的確な対策を打ち出すことができないので、今からでも分析を行う必要があります。
医療費・介護費を圧迫する循環器系疾患
自治体経営の観点から医療・介護を見ると、サービス利用者数が将来にわたって一定で推移することが望ましい状態になります。利用者が増加する見込みであれば、施設を建設し、医師などの従事者を確保しなければなりません。利用者が減少する見込みであれば、既存施設の稼働率が低下し、施設経営を脅かします。医療・介護施設は一定の利用者を前提とするため、それを下回れば施設を廃止するか、公的支援を拠出するか、選択が迫られます。
問題は、多くの自治体にとって、望ましい状態に程遠いことです。自治体が恐れるのは、短期・中期的に利用者が増加する傾向で、その後に減少する傾向になることです。当面の対応をするためには、施設を新たに建設しなければなりませんが、その投資回収を完了する前に、利用者が減少してしまうという事態です。残念ながら、たいていの自治体の高齢者数は、こうした増加の後に減少という予測になっています。
医療費・介護費の大幅な増加を防ぐには、高齢者数の増加期に施設建設を抑制し、減少期に稼働率を高めることが必要です。後者は、それほど難しくありません。子ども、高齢者、障がい者などとタテ割りになっている施設機能を集約して効率を高めて、サービスをユニバーサルに充実させつつ、老朽化に合わせて施設や機能をゆっくりとダウンサイジングすればいいのです。問題は前者です。住民の切実なニーズがあるにもかかわらず、それを拒否することは困難です。
そこで必要になるのは、医療・介護のニーズそのものを縮小することです。高齢者数が増加したとしても、健康な高齢者数の割合が高まり、医療・介護サービスの利用者が一定になれば、投資回収の見込めない施設を建設する必要はありません。自治体財政を医療費・介護費が今以上に圧迫することもありません。
医療費をもっとも圧迫しているニーズ、すなわち病気は、循環器系疾患です。血管の詰まりに伴う病気で、心筋梗塞や脳梗塞が代表的です。2015年度の死亡率で見ると、心疾患(15.2%)と脳血管疾患(8.7%)を足し合わせた循環器系疾患(23.9%)は、がん(悪性新生物)(28.7%)に次ぐ、第2位の死因になっています。
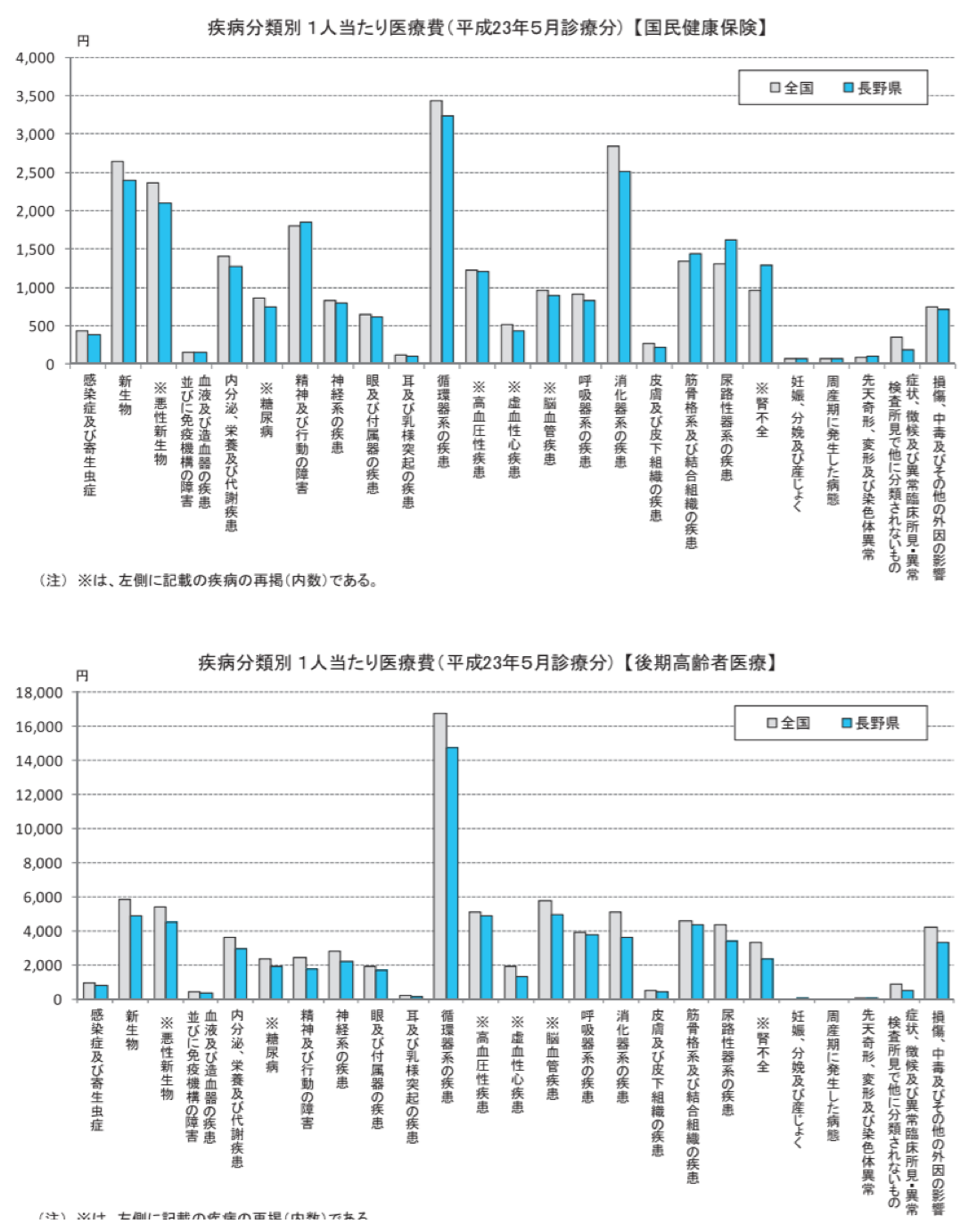
循環器系疾患の特徴は、医療費が高額なことです。図表3は、病気ごとに1人当たりで見た医療費です。循環器系疾患が他の病気より高額で、とりわけ後期高齢者医療で見ると、がんなど他の主要な病気よりも3倍近く高額になっています。死亡率のとおり、患者数も多いため、総額で見ても、循環器系疾患が最大の医療費になっています。
循環器系疾患は、介護費も圧迫しています。介護が必要になる原因でもっとも多いのが、循環器系疾患だからです。「高齢社会白書」(図1-2-3-8)によると、21.9%の人が循環器系疾患を原因として最大で、認知症を原因とする16.4%を上回っています。
たばこ税の健康保険財源化
循環器系疾患は、典型的な生活習慣病で、人々の生活状況を改善することで予防できます。効果的な予防方法で確立されているのは、禁煙(たばこを吸わないこと)、減塩(塩分を取り過ぎないこと)、運動です。国立循環器病研究センターによると、睡眠の質の改善やストレスの緩和など、様々な生活習慣の改善が予防につながります。
そのため、多くの自治体では生活習慣の改善を住民に呼びかけています。なかには、住民や医療機関との協働で、草の根の取り組みを続け、循環器系疾患の減少を実現した地域もあります。代表的な事例としては、長野県における食生活改善運動があります。保健師、栄養士、住民たちが全県で減塩運動を繰り広げ、循環器系疾患を減らしてきました。
ところが、自治体が今一つ積極的に踏み込みにくい分野が、禁煙です。健康の観点からは、たばこが「百害あって一利なし」であると明白です。それにも関わらず、これまで多くの自治体は喫煙の抑制にちゅうちょしてきました。少なくとも、減塩や運動、検診の啓発や促進に比べ、消極的な取組になってきました。オリンピック・パラリンピック東京大会のような「外圧」がなければ、今でも議論は低調だったことでしょう。
自治体が禁煙に消極的であるのは、たばこ税が主要な財源になっているためです。現在、たばこの値段のうち、63%が税になっています。その値段のうち、3.9%が道府県たばこ税、23.9%が市町村たばこ税となっていて、購入地の自治体税収となります。それらを合わせた地方たばこ税は、年間約1兆円の税収となり、地方税収全体の2.8%を占めています。そのため、住民全員が禁煙してしまうと、それを失うことになってしまいます。
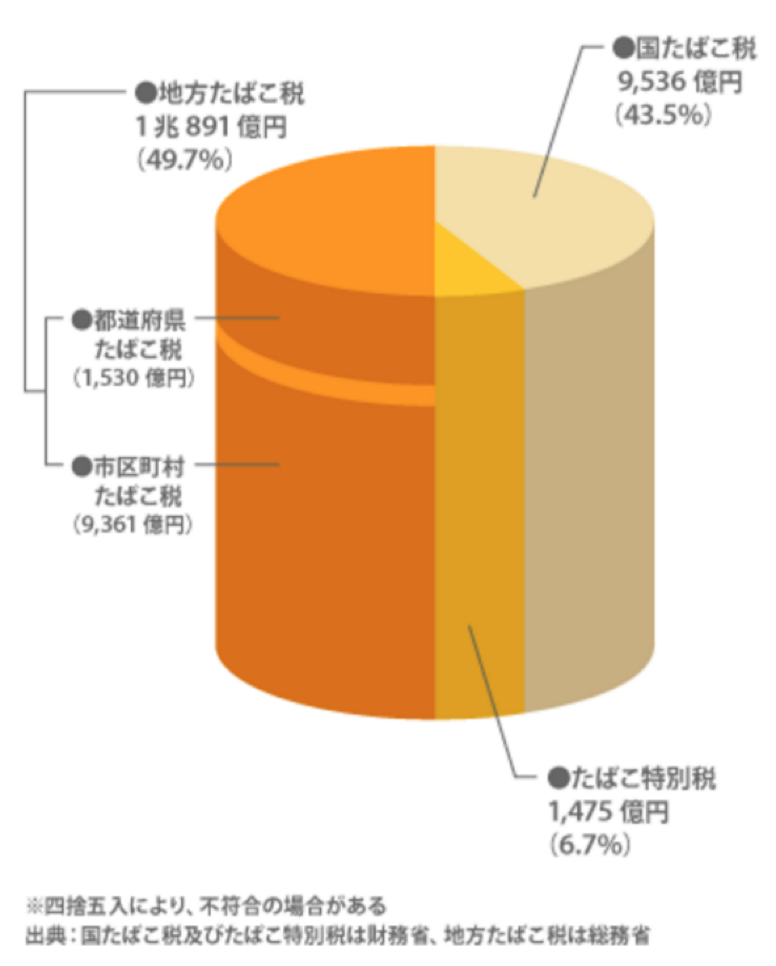
たばこ税の税収は、国も地方も一般財源に組み入れられます。一般財源というのは、使途の縛りがなく、教育から借金返済まで、裁量で使途を決められる財源のことです。恒常的に財源が不足している自治体にとっては、地域課題の解決に使える貴重な財源ということになります。ちなみに、使途が決められているのは、特定財源と呼ばれます。
そこで、循環器系疾患の抑制と自治体財政の両立を図る必要があります。自治体の財源を維持しつつ、喫煙者の減少が自治体財政に影響しないようにするのです。単にたばこ税をなくすだけでは、自治体の自主財源が失われ、課題解決能力も低下してしまうためです。
一つの方策は、たばこ税を全額、健康保険財源に繰り入れ、それと同額、国・自治体の健康保険の負担を減らすことです。たばこ税は、国・地方の総額で約2兆円ありますので、2兆円分の健康保険負担金を減らすのです。喫煙者の減少で税収が減少しても、健康保険の支払可能性も比例して減少します。その作用を利用して、たばこ税をさらに値上げし、喫煙者を意図的に減らすことも考えられます。そして自治体は、健康保険の負担額を減らし、その分を新たな財源とすることになります。
冬に多く、夏に少ない死因
循環器系疾患の死亡率は、冬に増加し、夏に減少します。これは、寒い時期の急激な温度変化により、血圧の乱高下が発生し、血管の拡張・収縮の動きが追いつかないために、血管詰まりを起こすことが一因です。例えば、暖かい部屋にいる人が、薄着のまま寒い場所に出たり、寒い場所に薄着でいた人が、体温よりも熱い場所にいきなり入ったりして、発生しやすくなります。
冬に循環器系疾患を発症しやすい場所の一つが、お風呂です。冬の入浴では、20度の居間にいた人が、0度の脱衣所で服を脱ぎ、40度の湯船に入るというようなことをします。そこで、心筋梗塞や脳梗塞を起こしてしまう現象は「ヒートショック」と呼ばれます。朝日新聞によると「東京都健康長寿医療センター研究所の推計では2011年に約1万7千人が入浴中にヒートショック関連で死亡。約8割が65歳以上」とのことです。
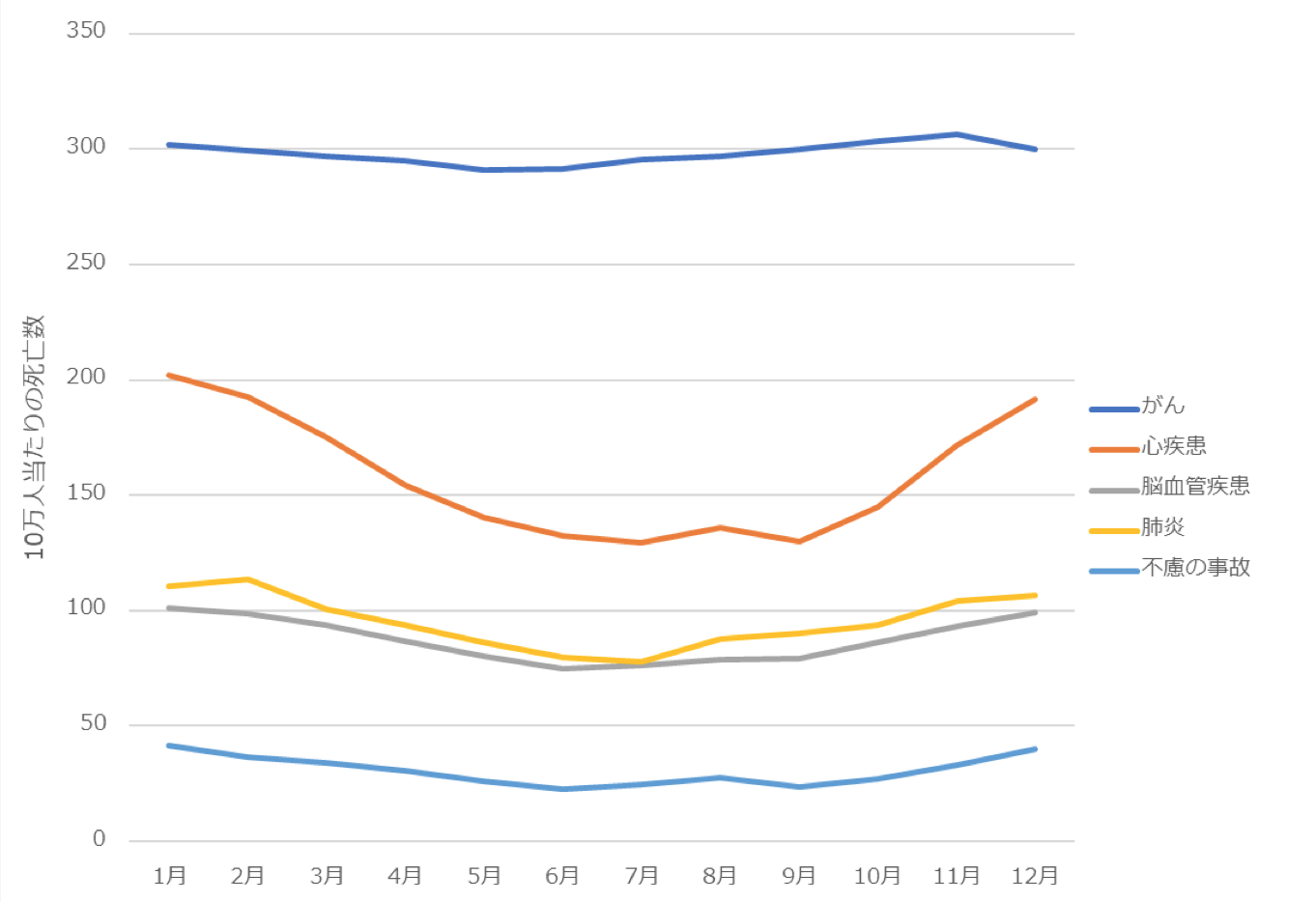
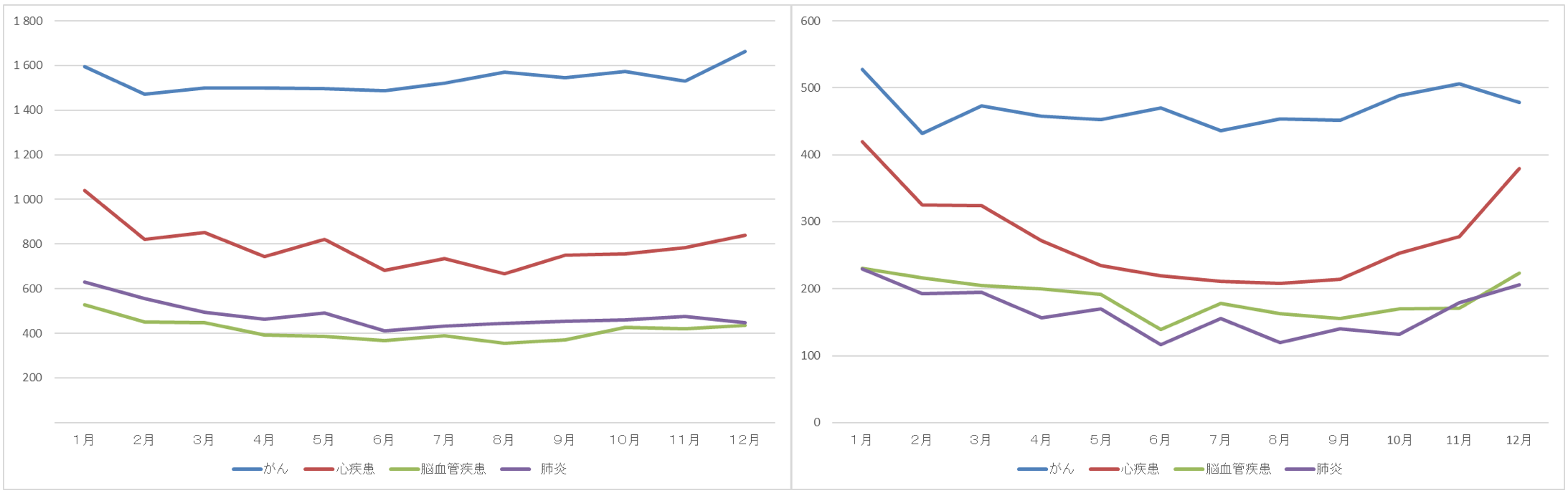
冬に多い死因には、循環器系疾患の他、肺炎や不慮の事故があります。図表5は、主要な死因の月別死亡数です。これを見ると、がんには大きな季節変動が見られないのに対し、循環器系疾患(心疾患・脳血管疾患)、肺炎、不慮の事故に季節変動が見られます。季節変動は、いずれも冬に多くなり、夏に少なくなるものです。
不慮の事故の内訳では、窒息と溺死に大きな季節変動が見られます。図表6は、不慮の事故の死因別内訳です。交通事故や転倒・転落には季節変動が見られず、窒息と溺死が不慮の事故の季節変動をもたらしていることが分かります。冬に窒息死が増えるのは、室温の低さによって食べ物が固くなり、のどに詰まりやすくなるためと考えられます。冬に溺死が増えるのは、循環器系疾患に伴う、風呂での出来事(血管が完全に詰まる前に溺れてしまえば溺死と判断される)と考えられます。
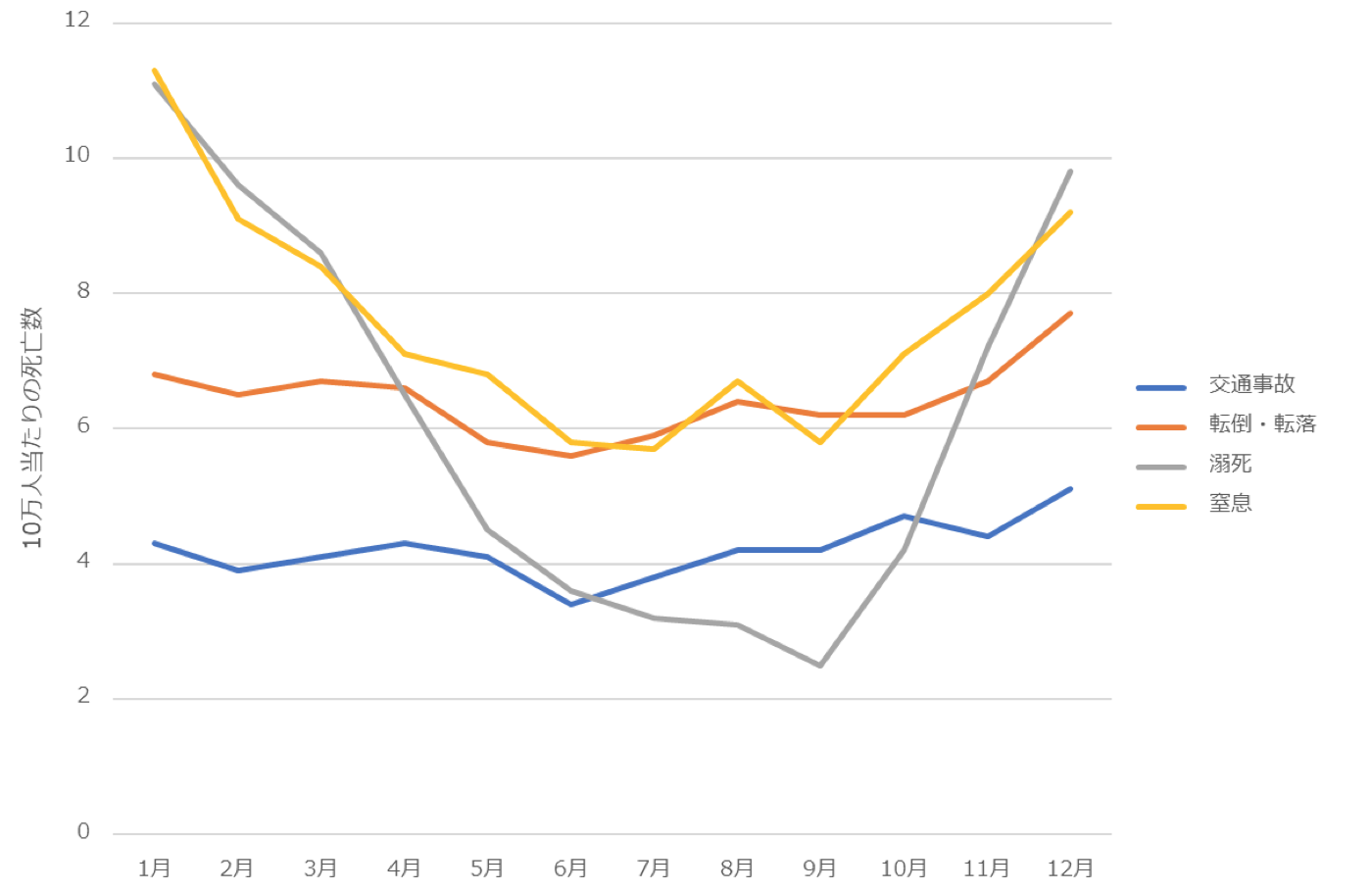
さて、交通事故対策には、国とすべての自治体、そして警察が積極的に取り組んでいます。国では、内閣府で交通事故対策を取りまとめていますし、多くの自治体では、担当係や担当者を置いています。その交通事故ですが、様々な対策が功を奏して、年間に亡くなる人は減少傾向にあり、近年は5千人から6千人の間で推移しています。
一方、ヒートショック対策には、国も自治体もほとんど取り組んでいません。そもそも、ヒートショック対策の必要性について、行政内に共通認識すらありません。現在、国土交通省が医療や建築の専門家を集めて、調査研究を行っている段階です。
ヒートショックによる死亡は、入浴中によるものだけで、交通事故による死亡の約3倍と考えられています。先の記事では、2011年に約1万7千人の死亡と推計されていましたが、同年の交通事故死は6,741人(人口動態統計による)でした。入浴中以外も含めた季節変動の死亡は、もっと多くなりますが、行政による対策はほとんど行われていないのです。
医療費・介護費を減らすと同時に地域経済を活性化
冬に多い死因の冬と夏の落差について、寒冷地の方が大きいと限りません。図表7は、北海道と栃木県の主要死因について季節変動を比較したものです。北海道の方が、栃木県よりも寒冷地であるにもかかわらず、季節変動がなだらかです。
これは、それらの死因について、外気温よりも室温が大きく影響することを示しています。民間気象予報会社のウェザーニューズ社の調査によると、朝起きたときの室温が高い地域について、沖縄県に次いだのが北海道の16.3度でした。栃木県は10.7度でした。
それは、国土交通省の調査でも裏付けられています。調査によると「冬季において起床時室温が低いほど、血圧が高くなる傾向」がみられ、「高齢者ほど室温と血圧との関連が強いことが認め」られ、「居間または脱衣所の室温が18度未満の住宅では、入浴事故リスクが高いとされる熱め入浴の確率が有意に高い」ことが、明らかになりました。
冬の室温は、暖房に加えて、住宅の断熱性・気密性で決まってきます。多くの人は就寝時に暖房を切るため、断熱性・気密性が低ければ、朝の室温が大きく低下するからです。国土交通省の調査でも「断熱改修によって室温が上昇し、それに伴い居住者の血圧も低下する傾向が確認」されました。
ということは、新築・改修で住宅の断熱性・気密性を高めれば、循環器系疾患に代表される季節変動のある病気・死因を予防できるとともに、医療費・介護費を抑制できることになります。とりわけ、循環器系疾患は高齢者で顕著な病気であるだけに、高齢者数の増加に伴う医療費・介護費の増加を抑えられると期待できます。
しかも、住宅の断熱性・気密性を高めることは、それだけ建築投資を拡大し、地域経済の活性化に寄与します。建築・建設業は、小さな自治体にもたいてい存在するだけに、地元企業の仕事を増やすことにつなげやすいのです。また、断熱性・気密性の高い住宅は、冷暖房費を削減できる効果もあります。
建築への投資は、医療費・介護費の削減として回収することになります。直接的には、施主家族の疾病リスクの低下と削減した光熱費分というかたちで投資回収できますし、間接的には、医療施設などへの過剰投資の回避や住民の幸福感の増大など、様々なかたちで社会に還元されます。
こうした健康と建築の関係は、日本よりも海外で知られています。例えば、イギリス政府は、賃貸住宅の大家に対し、貸す部屋の室温が低下しないよう、ガイドラインで注意を促しています。ガイドラインは、16度以下の室温について「深刻な健康リスクが生じる」、10度以下で「低体温症のリスクが高まる」と警告を発しています。
—-
地域政策デザインオフィス「政策ブログ」より再構成